زایمان سزارین نوعی روش زایمان غیرطبیعی است که در آن نوزاد از طریق برشهای جراحی در دیواره شکم و رحم مادر خارج میشود.
در مقابل، در زایمان طبیعی، نوزاد از طریق کانال واژن متولد میشود.
هدف اصلی هر دو روش، اطمینان از سلامت مادر و نوزاد است.
هر یک از این روشها ممکن است برای گروه خاصی از مادران مناسبتر باشد.
سزارین معمولاً زمانی انجام میشود که زایمان طبیعی امکانپذیر نباشد یا برای مادر و جنین خطرناک باشد.
در مواردی مانند بارداریهای چندقلویی، وجود بیماریهایی مثل دیابت یا فشار خون بالا در مادر، مشکلات مربوط به جفت، اندازه بزرگ جنین، لگن کوچک مادر یا شرایط خاص دیگر، سزارین بهعنوان روش ایمنتر انتخاب میشود.
در ایران، آمار زایمان سزارین بالاست؛ بهطوریکه حدود 30 تا 50 درصد زایمانها در بیمارستانهای دولتی و بیش از 90 درصد در بیمارستانهای خصوصی به این روش انجام میشود.
این در حالی است که تحقیقات نشان میدهد بیش از 80 درصد مادران میتوانند زایمان طبیعی را با موفقیت انجام دهند.
در کشورهای توسعهیافته، حدود 32 درصد از زایمانها بهصورت سزارین انجام میشود.
چرا زایمان سزارین انجام می شود؟
زایمان سزارین معمولاً زمانی توصیه میشود که زایمان طبیعی به دلیل مشکلات جسمانی مادر یا عوارض بارداری امکانپذیر نباشد یا خطری برای سلامت مادر و جنین ایجاد کند. در ادامه، به برخی از مهمترین دلایل توصیه به سزارین اشاره میکنیم:
- عدم تناسب سر جنین با لگن مادر (CPD): این حالت زمانی رخ میدهد که اندازه سر یا بدن جنین برای عبور از لگن مادر بیش از حد بزرگ باشد یا لگن مادر برای زایمان جنین با اندازه استاندارد خیلی کوچک باشد.
- سابقه سزارین قبلی: گرچه زایمان واژینال پس از سزارین برای برخی مادران ممکن است، اما این گزینه برای همه مناسب نیست. نوع برش رحم در سزارین قبلی و احتمال پارگی رحم از جمله عواملی هستند که بر انتخاب روش زایمان بعدی تأثیر میگذارند.
- بارداری چندقلویی: در برخی موارد، زایمان واژینال برای دوقلوها امکانپذیر است، اما برای اطمینان از تولد ایمن دو یا چند جنین، اغلب سزارین لازم میشود.
- جفت سرراهی: اگر بخشی از جفت به دیواره رحم متصل باشد و مانع خروج جنین از دهانه رحم شود، زایمان طبیعی غیرممکن بوده و سزارین انجام میشود.
- قرارگیری عرضی جنین: وقتی جنین بهصورت افقی یا به پهلو در رحم قرار گرفته باشد، سزارین تنها روش ایمن برای زایمان است.
- وضعیت بریچ جنین: اگر باسن یا پاهای جنین به دهانه رحم نزدیکتر باشد (وضعیت بریچ)، زایمان طبیعی معمولاً امکانپذیر نیست و سزارین توصیه میشود.
- بیماریهای عفونی مادر: ابتلا به بیماریهایی مانند تبخال یا زگیل تناسلی میتواند خطر انتقال بیماری به نوزاد را در زایمان واژینال افزایش دهد. در این موارد، سزارین برای جلوگیری از این خطر انجام میشود.
سایر دلایل نیاز به سزارین
- مشکلات مربوط به بندناف، مانند پرولاپس بندناف.
- پارگی رحم.
- وزن جنین بیش از ۴/۵ کیلوگرم.
- دفع مدفوع توسط جنین در رحم (مکونیوم).
- بیماریهای مادر مانند فشار خون بالا یا بیماریهای قلبی.
- بزرگ بودن سر جنین که عبور از مجرای زایمان را دشوار میکند.
تصمیمگیری درباره نوع زایمان توسط پزشک متخصص زنان و زایمان و پس از ارزیابی کامل شرایط جسمانی مادر انجام میشود.
در برخی موارد اورژانسی، مانند پارگی کیسه آب یا تغییرات غیرطبیعی در ضربان قلب جنین، ممکن است سزارین بهسرعت انجام شود.
انواع زایمان سزارین
انواع زایمان سزارین شامل موارد زیر می باشند:
سزارین انتخابی
مفهوم درخواست زایمان سزارین نسبتاً جدید است و بیشتر کشورهای غربی ، زنان باردار حق انتخاب در مورد نحوه زایمان خود را دارند.
خانمی که می خواهد سزارین کند باید این تصمیم را متخصص زنان و زایمان خود در میان بگذارد.
پزشکان مرکز ناباروروی نیکان می تواند در مورد هر روش زایمان اطلاعاتی ارائه دهد و می تواند به ترس عمومی در مورد درد هنگام زایمان ، روند مورد انتظار زایمان و همچنین حق زن در تعیین نحوه زایمان كمك كند.
زایمان سزارین اضطراری
در برخی موارد ، زایمان به روش سزارین به عنوان یک عمل جراحی اضطراری ، در حین زایمان انجام می شود.
بسته به شرایط ممکن است زمان مهم باشد. زایمان های سزارین که به دلیل نگرانی در مورد سلامت مادر یا نوزاد انجام می شوند ، در اسرع وقت شروع می شوند.
گاهی ممکن است زایمان طبیعی آن طور که انتظار می روند، پیش نرود. در این صورت زایمان سزارین در هنگام زایمان طبیعی برای مادر در نظر گرفته می شود. این در صورتی است که سر کودک در کانال زایمان قرار نگرفته باشد.
زایمان سزارین کلاسیک

در این روش، برشی به صورت عمودی در وسط شکم و رحم ایجاد میشود.
این روش به ندرت و در شرایط خاص و اورژانسی استفاده میشود.
سزارین کلاسیک به دلیل برش بزرگتر و عوارض بیشتر، کمتر مورد استفاده قرار میگیرد و پس از آن معمولاً مادر نمیتواند در زایمانهای بعدی به طور طبیعی زایمان کند.
زایمان سزارین زودرس
زایمان زودرس به وضعیتی اطلاق میشود که در آن انقباضات منظم رحم منجر به باز شدن دهانه رحم بین هفتههای ۲۰ تا ۳۷ بارداری میشود.
این وضعیت میتواند به تولد نوزاد نارس منجر شود.
نوزادان نارس اغلب با مشکلاتی مانند دشواری در تنفس و وزن پایین هنگام تولد مواجه میشوند.
با این حال، در بسیاری از موارد میتوان با اقدامات پزشکی زایمان زودرس را به تعویق انداخت تا جنین فرصت بیشتری برای رشد در داخل رحم داشته باشد.
برای جلوگیری از زایمان زودرس، معمولاً از روشهایی مانند استراحت مطلق، تزریق مایعات وریدی و تجویز داروهایی برای کاهش انقباضات رحمی استفاده میشود.
در برخی شرایط خاص پزشکی، ممکن است زایمان زودرس بهصورت عمدی انجام شود.
برای مثال، اگر سلامت مادر در معرض خطر باشد یا مشکلاتی مانند پرهاکلامپسی (افزایش فشار خون در بارداری)، جدا شدن جفت یا رشد ناکافی جنین رخ دهد، پزشکان ممکن است تصمیم به انجام زایمان پیش از موعد بگیرند.
عوامل موثر در زایمان زودرس
برخی از عواملی که ممکن است زایمان سزارین برای شما انجام شود عبارتند از:
برخی شرایط خاص پزشکی شما یک بیماری مزمن مانند بیماری قلبی، دیابت، فشار خون بالا یا بیماری کلیوی دارید که باعث می شود زایمان واژن برای بدن شما به طرز خطرناکی استرس آور باشد (و زایمان سزارین گزینه ایمن تری است).
عفونت ها
اگر HIV مثبت هستید و یا مبتلا به عفونت تبخال دستگاه تناسلی هستید، انجام سزارین برنامه ریزی شده لازم است زیرا هر دو ویروس می توانند در حین زایمان به کودک شما منتقل شوند.
کودک بزرگ
گاهی اوقات کودک شما خیلی بزرگ است (شرایطی به نام ماکروزومی) برای حرکت با خیال راحت بهتر است از زایمان سزارین استفاده شود.
وزن شما
اضافه وزن شدید به میزان قابل توجهی احتمال نیاز شما به زایمان با سزارین را افزایش می دهد ، بخشی از این امر به دلیل سایر عوامل خطر همراه با چاقی است (مانند دیابت بارداری) و بخشی دیگر به این دلیل که زنان چاق تمایل به زایمان طولانی تر دارند (که به نوبه خود خطر پایان یافتن روی میز عمل را افزایش می دهد).
سن شما
اگرچه زایمان سزارین خطرات بارداری و زایمان در سنین بالا را تضمین نمی کند، اما با افزایش سن احتمال افزایش یک سزارین وجود دارد.
موقعیت جنین
هنگامی که کودک شما در حالت بریچ یا سر جنین در بالا قرار دارد و نمی تواند آن را بچرخاند ، پزشک ممکن است تصمیم بگیرد که عمل سزارین ضروری است.
اضطراب شدید
احتمال این روش با تعداد نوزادانی که به دنیا می آورید افزایش می یابد.
مشکلات جفت
اگر جفت به طور جزئی یا کامل دهانه رحم را مسدود می کند (جفت سرراهی) یا از دیواره رحم جدا شده است (جدا شدن جفت) ، به احتمال زیاد زایمان سزارین برای شما و کودک شما ایمن است.
مشکلاتی که زایمان زودرس به وجود می آورد

نوزادان با سرعتهای متفاوتی رشد میکنند و برخی از آنها هنوز در هفته ۳۷ بارداری برای تولد از طریق سزارین آماده نیستند.
مطالعات انجامشده در دهه اخیر نشان دادهاند که زایمان زودهنگام، حتی تا هفته ۳۹ بارداری، میتواند با عوارضی همراه باشد.
نوزادانی که پیش از هفته ۳۹ متولد میشوند، ممکن است با برخی مشکلات سلامتی مشابه نوزادان نارس مواجه شوند.
این مشکلات شامل موارد زیر است:
- دشواری در تغذیه
- کاهش قند خون (هیپوگلیسمی)
- زردی نوزاد
- ناتوانی در حفظ دمای بدن یا مشکلات تنظیم دمای بدن
- مشکلات تنفسی
علاوه بر این، تحقیقات نشان میدهد که نوزادان متولدشده در اواخر دوره بارداری (دیررس) ممکن است با تأخیر در رشد، بهویژه در تواناییهای گفتاری، مواجه شوند.
این مسائل گاهی تا دوسالگی کودک ادامه مییابد.
به همین دلیل، بهترین زمان برای انجام سزارین، هفته ۳۹ بارداری است.
انجام سزارین قبل یا بعد از این زمان تنها در شرایط اضطراری و با نظر پزشک متخصص زنان توصیه میشود.
مراحل انجام زایمان سزارین
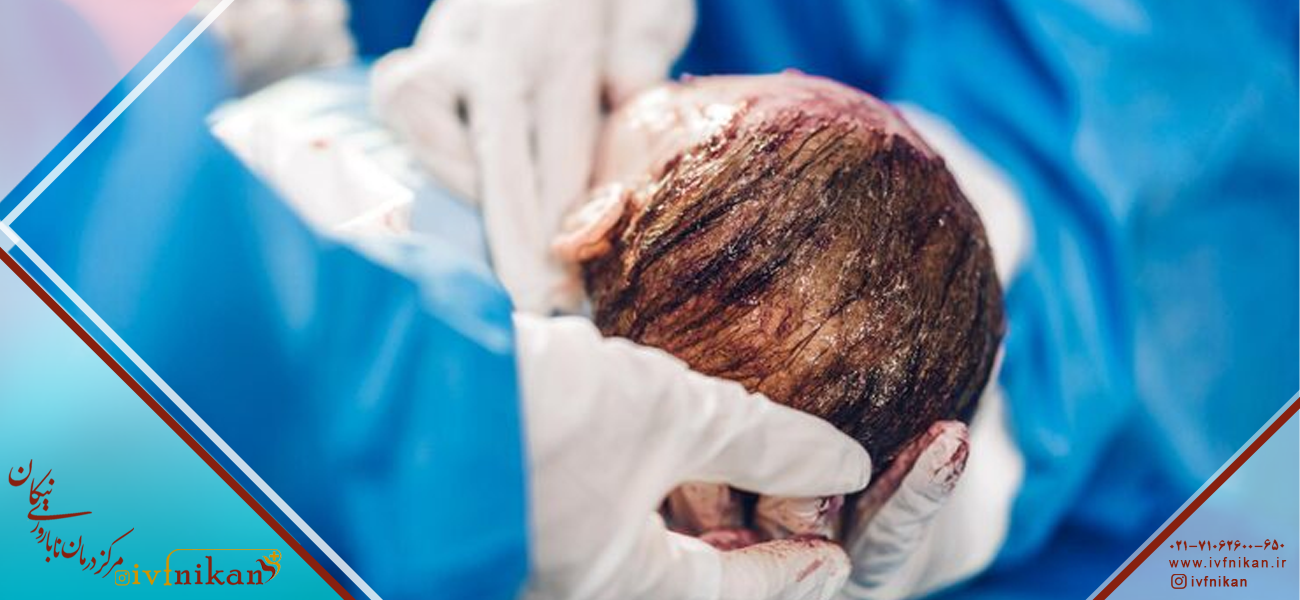
زایمان سزارین شامل چندین مرحله کلیدی است که برای تضمین ایمنی و سلامت مادر و نوزاد با دقت انجام میشود.
ابتدا، مادر برای عمل آماده میشود. این فرآیند با ارزیابی پزشکی کامل آغاز میشود که شامل آزمایش خون و بررسی علائم حیاتی است.
تیم پزشکی در این مرحله با مادر گفتوگو کرده و فواید و خطرات احتمالی سزارین را توضیح میدهد تا با رضایت کامل او عمل انجام شود.
سپس، مرحله بیهوشی فرا میرسد. در اکثر موارد، سزارین با بیحسی موضعی انجام میشود که به مادر امکان میدهد در طول عمل بیدار بماند، اما هیچ دردی احساس نکند. مراحل بعدی عمل به شرح زیر است:
- ایجاد برش در شکم: معمولاً یک برش افقی در قسمت پایین شکم مادر ایجاد میشود.
- برش رحم: جراح با دقت برشی در رحم ایجاد میکند تا به جنین دسترسی پیدا کند.
- خارج کردن نوزاد: پزشک بهآرامی نوزاد را از رحم خارج کرده و وضعیت سلامتی او را بررسی میکند.
- خروج جفت: جفت با احتیاط از رحم خارج میشود.
- بخیه کردن: رحم و سپس دیواره شکم با بخیه بسته میشود تا برشها ترمیم شوند.
پس از انجام زایمان سزارین
بلافاصله بعد از جراحی مادر باید در اتاق ریکاوری نگهداری شود.
وقتی اثر بیهوشی از بین رفت ، معمولاً طی یک تا سه ساعت پس از جراحی ، مادر به اتاق پس از زایمان منتقل می شود و تشویق می شود که به اطراف حرکت کند و مایعات و خوردن غذا را شروع کند.
شیردهی معمولاً هم زمان پس از زایمان شروع می شود. یک متخصص اطفال در 24 ساعت اول زایمان کودک را معاینه می کند. بیشتر خانم ها در عرض چند روز پس از زایمان می توانند به خانه خود بروند.
برش شکم طی چند هفته آینده بهبود می یابد. در این مدت ممکن است گرفتگی خفیف ، خونریزی کم یا ترشحات ، درد برشی و بی حسی در پوست اطراف محل برش وجود داشته باشد.
بیشتر خانم ها تا شش هفته پس از زایمان احساس خوبی خواهند داشت ، اما بی حسی در اطراف برش و درد های گاه به گاه ممکن است چندین ماه طول بکشد.
آمادگی قبل از زایمان سزارین
اگر به هر دلیلی سزارین را برای تولد فرزندتان انتخاب کردهاید، بهتر است قبل از ورود به اتاق عمل، آمادگیهای لازم برای سزارین را انجام دهید که شامل موارد زیر است:
در برخی بیمارستانها، باید از قبل پذیرش شوید و پرونده پزشکی کامل خود را به آنها ارائه دهید تا بتوانید در تاریخ مقرر برای زایمان مراجعه کنید. همچنین، در تاریخ تعیین شده برای پذیرش، دیر نکنید.
پس از پذیرش، تمام شرایط حیاتی مادر و جنین بررسی میشود، سپس شما برای ورود به اتاق عمل آماده میشوید.
انجام یک سری آزمایش برای تعیین گروه خونی یا بررسی سطح هموگلوبین خون ضروری است.
معمولاً قبل از جراحی به مادر آنتیبیوتیک داده میشود تا از بروز هر نوع عفونتی جلوگیری شود.
تخلیه مثانه قبل از جراحی میتواند خطر هر نوع آسیبی را به حداقل برساند.

روز قبل، وضعیت پایینتنه خود را اصلاح کنید تا روند ورود به اتاق عمل سریعتر انجام شود.
وقتی وارد اتاق عمل میشوید، به شما داروی بیهوشی و لولهای برای تخلیه ادرار داده میشود.
یک دستبند سفید برای شناسایی مادر و یک دستبند صورتی برای آلرژی مادر به یک دارو به دست شما بسته میشود.
یک دستبند دیگر برای شناسایی نوزادتان به شما داده میشود.
فرمهای مخصوص پذیرش و رد تزریق خون ارائه میشود که باید آنها را تأیید و امضا کنید.
اتاق عمل و تیم جراحی همگی آماده ارائه خدمات به شما و فرزندتان هستند.
تکنسین بیهوشی با کنترل دقیق فشار خون شما، بیهوشی را انجام میدهد.
پردهای بین صورت و شکم شما کشیده میشود و سپس عمل سزارین آغاز میشود.
مراقبتهای پس از سزارین
مراقبتهای پس از هر عمل جراحی میتواند در دستیابی به نتیجه مطلوب کمک زیادی کند. در مورد مراقبتهای بعد از زایمان سزارین، نکات زیر را در نظر داشته باشید:
درد بعد از زایمان طبیعی یک مشکل بسیار رایج می باشد، به همین دلیل اکثر مادران باید تا چند روز بعد از زایمان از مسکنهای خوراکی و تزریقی مصرف کنند.
پس از سزارین، امکان دارد به دلیل درد شدیدی که از محل برش و بخیهها خواهید داشت، با مسکنهای زیادی به خانه برگردید.
البته برخی از زنان به دلیل مهارت و تخصص پزشک، پس از زایمان هیچ دردی احساس نمیکنند که این غیرطبیعی تلقی نمیشود، بلکه صرفاً به این دلیل است که پزشک قدرتمند و فوقالعادهای داشتهاند.
رعایت بهداشت و دوش گرفتن منظم میتواند از عفونت جلوگیری کند.
اکثر مادران تا چند روز پس از زایمان دچار ضعف شدید میشوند. استراحت کافی میتواند به مادر در بازیابی انرژی از دست رفته کمک کند.
نوشیدن آب کافی، حداقل ۸ لیوان در روز، میتواند از یبوست یا لخته شدن خون جلوگیری کند.
داشتن یک رژیم غذایی سالم با انواع سبزیجات میتواند در حفظ سلامت و خوش طعم شدن شیر شما مؤثر باشد.
تقریباً همه خانمها از چند روز تا چند ماه بعد از زایمان سزارین، درد و ضعف در بدن خود احساس خواهند کرد که با تغذیه مناسب و رعایت تمام نکات و دستورالعملهای داده شده، قابل رفع و بهبودی کامل است.
معمولاً بخیهها تا چند روز پس از زایمان خارش خواهند داشت. از خاراندن بخیهها خودداری کنید، زیرا این کار میتواند باعث باز شدن بخیهها شود.
برای جلوگیری از عفونت، بهتر است هر نوع رابطه جنسی را تا 6 هفته پس از زایمان به تعویق بیندازید.
استفاده از شکمبند یا شلوار تنگ تا حدودی در جلوگیری از افتادگی مؤثر می باشد. با این حال، فشار بیش از حد میتواند به بخیهها آسیب برساند.
باید هر روز بخیههای خود را بررسی کنید و در صورت بروز هرگونه علائم خطر مانند قرمزی، التهاب، تب، خونریزی یا افزایش درد با پزشک خود مشورت کنید.
به هیچ وجه نباید ناحیه برش را بخارانید، زیرا ممکن است بخیه های این ناحیه باز شوند و درد و ناراحتی مضاعفی را تجربه کنید.
روش های کاهش جای بخیه سزارین
برای مراقبت از محل برش سزارین، بهتر است هر روز ناحیه زخم را بهآرامی تمیز کنید تا از تجمع آلودگی و عفونت جلوگیری شود.
پوشیدن لباسهای راحت و گشاد میتواند به کاهش فشار روی محل جراحی کمک کند و احساس راحتی بیشتری به شما بدهد.
پیش از شروع هرگونه فعالیت ورزشی، حتماً با پزشک خود مشورت کنید تا از ایمنی آن مطمئن شوید.
یکی از روشهای تسکین ناراحتی در ناحیه برش، استفاده از پد گرمکننده است.
کافی است پد را داخل یک پارچه نخی بپیچید و هر بار به مدت ۱۵ دقیقه روی شکم، در محل جراحی، قرار دهید.
این کار میتواند به کاهش درد و بهبود گردش خون کمک کند. همچنین، ماساژ ملایم جای زخم میتواند به نرم شدن بافت اسکار و بهبود ظاهر آن کمک کند.
استفاده مداوم از محصولات سیلیکونی، مانند ورقهها یا ژلهای سیلیکون، میتواند زخم را نرمتر و صافتر کند و از درد ناشی از اسکار بکاهد. این محصولات را میتوانید مستقیماً روی محل برش بمالید تا ظاهر جای بخیه کمتر قابلتوجه شود.
در برخی موارد، لیزردرمانی میتواند گزینهای مؤثر برای بهبود ظاهر اسکار باشد. همچنین، تزریق استروئید ممکن است به کاهش التهاب و درد در ناحیه زخم کمک کند و بهویژه برای بهبود زخمهای بزرگتر مفید است.
اگر جای زخم بسیار برجسته یا آزاردهنده باشد، جراحی ترمیم اسکار میتواند بهعنوان آخرین راهحل، اما بسیار مؤثر، در نظر گرفته شود.
این روش به بهبود ظاهر زخم و کاهش مشکلات مرتبط با آن کمک میکند.
درمان جای زخم سزارین با لیزر
لیزر درمانی روشی ایمن برای بهبود ظاهر جای زخم ناشی از سزارین است، مشروط بر اینکه زخم بهطور کامل بهبود یافته باشد.
بهبودی کامل اسکار (بافت جدید پوستی که در محل زخم شکل میگیرد) ممکن است چندین ماه طول بکشد.
در ابتدا، جای زخم ممکن است به رنگ قرمز یا صورتی دیده شود و نسبت به لمس حساس باشد.
با گذشت زمان، این زخم بهتدریج کمرنگتر میشود، هرچند برخی اسکارها ممکن است همچنان تا حدی حساس باقی بمانند.
طول موجهای نوری لیزر میتوانند تولید کلاژن و الاستین در پوست را تقویت کنند.
این فرآیند به کاهش ظاهر اسکارهای ناشی از جراحی و ترکهای پوستی کمک کرده و پوست را صافتر و یکدستتر میکند.
مزایای زایمان سزارین
- ایمنی در شرایط خاص مانند جفت سرراهی، قرارگیری عرضی یا بریچ جنین، یا عدم تناسب سر جنین با لگن مادر
- امکان برنامهریزی دقیق زمان زایمان
- کاهش خطر آسیب به عضلات کف لگن یا بیاختیاری ادرار
- کنترل بهتر در شرایط اورژانسی مانند افت ضربان قلب جنین
- مناسب برای بارداریهای چندقلویی
- کاهش خطر انتقال بیماریهای عفونی مانند تبخال یا زگیل تناسلی به نوزاد
معایب زایمان سزارین
- دوره نقاهت طولانیتر نسبت به زایمان طبیعی
- خطر عفونت در محل زخم یا داخل رحم
- درد پس از جراحی و نیاز به داروهای مسکن
- خطر عوارض جراحی مانند خونریزی شدید یا لخته خون
- افزایش احتمال پارگی رحم در زایمانهای بعدی
- مشکلات احتمالی در شیردهی به دلیل تأخیر یا اثرات بیهوشی
- هزینه بالاتر نسبت به زایمان طبیعی
- خطر مشکلات تنفسی موقت یا تأخیر در سازگاری نوزاد با محیط
- احتمال تأثیرات روانی مانند افسردگی پس از زایمان
زایمان طبیعی بهتر است یا سزارین؟
انتخاب نوع زایمان به شرایط خاص مادر و جنین بستگی دارد و نمیتوان بهصورت کلی تعیین کرد که کدام روش برای هر فرد مناسبتر است.
زایمان سزارین بهعنوان جایگزینی برای زایمان طبیعی در نظر گرفته میشود، زمانی که زایمان طبیعی امکانپذیر یا ایمن نباشد.
بنابراین، قضاوت درباره برتری زایمان طبیعی یا سزارین درست نیست.
هر دو روش میتوانند مناسب باشند، به شرطی که زایمان طبیعی بهعنوان گزینه اولیه در نظر گرفته شود و در صورت بروز مشکل یا عدم پیشرفت زایمان، از سزارین استفاده شود.
امکان زایمان طبیعی بعد از سزارین وجود دارد؟
حدود ۷۰ درصد از زنان میتوانند پس از سزارین، زایمان طبیعی موفقی داشته باشند.
با این حال، در برخی موارد که رحم بهطور کامل ترمیم نشده است، زایمان طبیعی ممکن است خطر پارگی رحم را افزایش دهد.
در صورت بروز پارگی رحم، پزشک ممکن است برای حفظ سلامت مادر و جنین، نیاز به انجام سزارین اورژانسی داشته باشد.
در موارد نادر، اگر آسیب به رحم شدید باشد، ممکن است نیاز به هیسترکتومی (برداشتن کامل رحم) باشد که منجر به از دست رفتن توانایی باروری در آینده میشود.
اگر کمتر از ۱۸ ماه از سزارین قبلی گذشته باشد، خطر پارگی رحم افزایش مییابد.
هرچه فاصله زمانی بین زایمانها بیشتر باشد، احتمال ترمیم کامل رحم و آمادگی آن برای زایمان طبیعی بیشتر خواهد بود.



4 دیدگاه ها