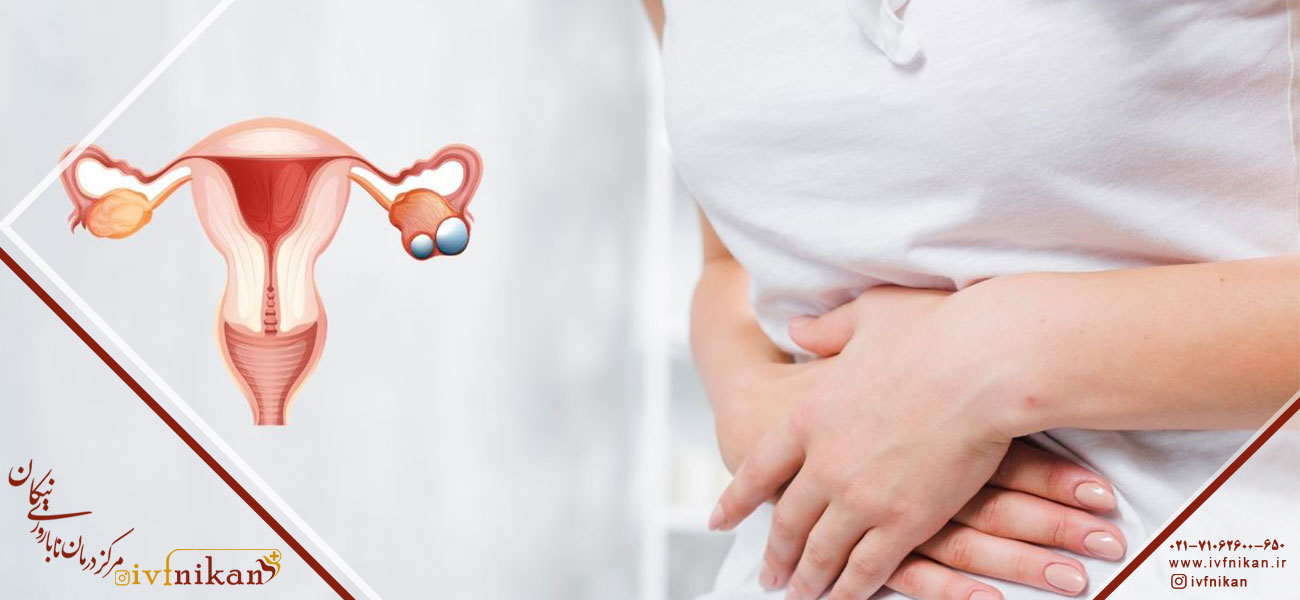
اگر یک زن در سن باروری به طور مکرر نتواند در طی یک سال پس از آمیزش جنسی محافظت نشده یا لقاح اهدایی، بچه دار شود، به این وضعیت ناباروری زنان گفته می شود.
تعریف استاندارد در مورد خانمی که کمتر از 35 سال سن دارند و پس از 12 ماه تلاش قادر به بارداری نیستند، به شرط داشتن فواصل عادت ماهانه طبیعی و عدم وجود عوامل مستعد کننده برای ناباروری، صدق می کند.
با بالا رفتن سن خانم، ارزیابی ناباروری پس از 6 ماه تلاش برای بارداری و تنها 3 ماه پس از 39 سالگی توصیه می شود.
اصطلاح “نازایی” برای نشان دادن ناتوانی یک فرد در داشتن فرزندی ژنتیکی مرتبط با وسایل بیولوژیکی طبیعی استفاده می شود.
در واقع خانمی که در طول زندگی خود تحت عمل بستن لوله ها قرار گرفته است دیگر نمی تواند باردار شود.
این عمل منجر به انسداد لوله های دائمی می شود.
یا اگر یک خانمی رحم نداشته باشد، چه از بدو تولد (مادرزادی) و چه از زمان جراحی احتمال باروری آن صفر می باشد.
ناباروری در مردان هم صدق می کند به گونه ای که اگر مرد در انزال خود اسپرم نداشته باشد (آزواسپرمی)، نمی تواند بچه دار شود یا مردی که سابقه وازکتومی دارد به هیچ عنوان قابلیت بارور کردن را ندارد.
ناباروری نوعی بیماری است که تقریباً از هر 6 زوج 1 مورد را درگیر می کند.
تشخیص ناباروری به زوجینی داده می شود که در طی یک سال کامل در تلاش برای بارداری ناموفق بوده اند.
وقتی علت آن شریک زن باشد، از آن به عنوان ناباروری خانم یاد می شود.
عوامل ناباروری زنان تقریباً در 50٪ موارد ناباروری نقش دارد و ناباروری در زنان تقریباً یک سوم موارد ناباروری را تشکیل می دهد.
علت ناباروری زنان چیست؟

شایعترین دلایل ناباروری زنان شامل مشکلات تخمک گذاری، آسیب به لوله های رحمی یا رحم یا مشکلات دهانه رحم است.
سن می تواند به ناباروری کمک کند.
زیرا با افزایش سن زن ، باروری او به طور طبیعی کاهش می یابد.
تقریباً 15 درصد از تمام زوج ها با مشکلات ناباروری دست و پنجه نرم می کنند.
در 35 درصد از این موارد، عوامل ناباروری مربوط به هر دو طرف دخیل است، در حالی که در 8 درصد موارد، عوامل نابارور تنها علت قابل شناسایی هستند.
پس از یک سال ناتوانی زوج در باردار شدن، ارزیابی ناباروری درصد مساوی از علل زنانه و مردانه را نشان می دهد، یعنی تقریباً 40 درصد برای هر دو در نظر گرفته می شود و 20 درصد مابقی به دلایل مختلف صورت می گیرد.
علل ناباروری زنانه به طور مساوی بین اختلال تخمک گذاری و انسداد لوله تقسیم می شود که هر دو در حدود 40 درصد از زنان رخ می دهند.
مشکلات تخمک گذاری ممکن است توسط یک یا چند مورد زیر ایجاد شود:
- عدم تعادل هورمون ها
- تومور یا کیست
- اختلالات خوردن مانند بی اشتهایی یا پرخوری
- مصرف الکل یا مواد مخدر
- مشکلات غده تیروئید
- اضافه وزن
- فشار
- ورزش شدید که باعث کاهش چشمگیر چربی بدن می شود
- چرخه های قاعدگی بسیار کوتاه
آسیب به لوله های رحمی یا رحم می تواند توسط یک یا چند مورد زیر ایجاد شود:
- بیماری التهابی لگن
- عفونت قبلیپولیپ در رحم
- آندومتریوز یا فیبروم
- بافت اسکار یا چسبندگی
- بیماری پزشکی مزمن
- بارداری خارج رحمی (لوله ای) قبلی
- نقص مادرزادی
- مخاط غیرطبیعی دهانه رحم همچنین می تواند باعث ناباروری زنان شود. مخاط غیرطبیعی دهانه رحم می تواند از رسیدن اسپرم به تخمک جلوگیری کند یا نفوذ تخمک را برای اسپرم دشوارتر کند.
دیگر دلایل عبارت اند از:
- برخی از مشکلات باعث ترشح تخمک می شود و برخی دیگر از تخمک در برخی از چرخه ها جلوگیری می کنند اما برخی دیگر از آن جلوگیری نمی کند.
- مشکلات تخمک گذاری می تواند نتیجه این موارد باشد:
- سندرم تخمدان پلی کیستیک (PCOS)
- مشکلات تیروئید – هم غده تیروئید بیش فعال و هم غده تیروئید کم کار می تواند از تخمک گذاری جلوگیری کند.
- نارسایی زودرس تخمدان – جایی که تخمدان ها قبل از 40 سالگی کار نمی کنند.
- زخم ناشی از جراحی
- جراحی لگن می تواند باعث آسیب و زخم شدن لوله های رحمی شود که تخمدان ها را به رحم متصل می کند.
- جراحی دهانه رحم همچنین می تواند باعث ایجاد زخم یا کوتاه شدن گردن رحم (دهانه رحم) شود.
- عفونت های شایع ناحیه تناسلی
چند دلایل ناباروری نیز در ادامه گفته شده که عبارت اند از:
فیبروم رحم
رشد غیر سرطانی به نام فیبروم در رحم یا اطراف آن می تواند روی باروری تأثیر بگذارد.
در برخی موارد، آنها ممکن است از اتصال تخمک بارور شده به رحم جلوگیری کنند یا ممکن است لوله رحمی را مسدود کنند.
آندومتریوز
آندومتریوز به شرایطی گفته می شود که تکه های کوچکی از پوشش رحم (آندومتر) در مکان های دیگر مانند تخمدان ها شروع به رشد می کنند.
این می تواند به تخمدان ها یا لوله های رحمی آسیب برساند و مشکلات باروری ایجاد کند.
بیماری التهابی لگن
بیماری التهابی عفونت دستگاه تناسلی فوقانی زنان است که شامل رحم ، لوله های رحمی و تخمدان ها است.
این غالباً در اثر عفونت مقاربتی (STI) ایجاد می شود.
شیمی درمانی
داروهایی که برای شیمی درمانی استفاده می شوند گاهی اوقات باعث نارسایی تخمدان می شوند، به این معنی که تخمدان های شما دیگر قادر به عملکرد صحیح نخواهند بود.
مواد مخدر می تواند به طور جدی روی باروری تأثیر بگذارد و تخمک گذاری را دشوارتر کند.
عفونت
ناباروری 10-15٪ کل زوجین را تحت تأثیر قرار می دهد.
نازایی می تواند در اثر عوامل مختلفی ایجاد شود.
یکی از این دلایل ناباروری به علت عفونت در زنان است.
عفونت های لگنی دلیل اصلی ناباروری است، در درجه اول به دلیل آسیب لوله باشد.
عفونت های باکتریایی دستگاه تناسلی زنان در خانم ها شایع است.
این عفونت های رحمی باعث ناباروری در هر دو گونه می شود، اما مکانیسم های خاص که منجر به عدم بارداری می شود هنوز نامشخص است.
شواهد موجود نشان می دهد که این عفونت بر سلامت تخمدان تأثیر می گذارد و مشکلات تخمدان از دلایل مهم ناباروری مرتبط با عفونت رحم است.
مولکول های مرتبط با پاتوژن که التهاب را شروع می کنند در مایع فولیکولی مبتلا به عفونت رحم متمرکز شده و عملکرد تخمدان مختل می شود و در نتیجه باعث افزایش مراحل لوتئال، تولید کمتر هورمون جنسی، پاسخهای التهابی موضعی و کاهش کیفیت تخمک می شود.
علائم ناباروری در زنان

چرخه قاعدگی زنان به طور متوسط ۲۸ روز طول میکشد و تغییر چند روزه در آن طبیعی است.
برای مثال، اگر خانمی یک ماه چرخه ۳۳ روزه، ماه بعد ۳۱ روزه و سپس ۳۵ روزه داشته باشد، معمولاً جای نگرانی وجود ندارد.
اما زمانی که چرخهها آنقدر نامنظم باشند که نتوان زمان پریود را پیشبینی کرد، این وضعیت به عنوان قاعدگی نامنظم شناخته میشود که میتواند با مشکلات هورمونی یا سندرم تخمدان پلیکیستیک (PCOS) در ارتباط باشد؛ هر دو از عوامل مؤثر در ناباروری محسوب میشوند.
قاعدگیهای دردناک یا بسیار سنگین نیز میتوانند نشانهای از بیماریهایی مانند آندومتریوز باشند، بهویژه زمانی که درد آنقدر شدید باشد که زندگی روزمره فرد را مختل کند.
از سوی دیگر، عدم قاعدگی برای یک ماه گاهی به علت عواملی مثل استرس یا ورزشهای سنگین رخ میدهد و طبیعی است.
اگر این وضعیت چندین ماه ادامه پیدا کند، لازم است باروری بررسی شود.
علائم نوسان هورمونها هم میتوانند نشانه مشکلات باروری باشند.
مشکلات پوستی، کاهش میل جنسی، رشد موهای زائد در صورت، ریزش موی سر یا کمپشتی آن و همچنین افزایش وزن از جمله این نشانهها هستند.
علاوه بر اینها، درد هنگام رابطه جنسی هم نباید نادیده گرفته شود.
بسیاری از زنان تصور میکنند این درد طبیعی است، در حالیکه میتواند به دلیل مشکلات هورمونی، آندومتریوز یا بیماریهای زمینهای دیگر باشد که در ناباروری نیز نقش دارند.
ناباروری زنان چگونه تشخیص داده می شود؟

دو حوزه مهم برای آزمایش برای تعیین باروری یک زن، تخمک گذاری و وضعیت لوله های رحمی است که در 80 درصد عوامل زنانه نقش دارند.
برای کنترل چرخه تخمک گذاری خود، می توانید از کیت های آزمایش ادرار در خانه که بدون نسخه موجود است، استفاده کنید یا برای آزمایش خون بروید، که هدف هر دو تشخیص وجود هورمون پروژسترون است.
وضعیت لوله ها معمولاً از طریق هیستروسالپنگوگرام (HSG) تعیین می شود.
در این روش، کنتراست مایع به آرامی از طریق دهانه رحم به داخل رحم تزریق می شود، در حالی که حرکت مایع با استفاده از فلوروسکوپی اشعه ایکس قابل مشاهده است.
این آزمایش نمای داخلی حفره رحم را نشان می دهد و هر گونه ناهنجاری را که ممکن است باعث ناباروری شود، مانند انسداد لوله های فالوپ، برجسته می کند.
آزمایش سن تخمدان با اندازه گیری تعداد کیست های کوچک فولیکول آنترال از طریق سونوگرافی و با اندازه گیری سطح هورمون آنتی مولرین (AMH) از طریق آزمایش خون انجام می شود.
لازم است بدانید که این آزمایش باروری طبیعی را پیش بینی نمی کند و نباید به عنوان مبنایی برای پتانسیل باروری مورد استفاده قرار گیرد.
ناباروری بالقوه زنان به عنوان بخشی از یک معاینه کامل بدنی ارزیابی می شود.
این آزمون شامل یک سابقه پزشکی در مورد عوامل بالقوه ای است که می توانند در ناباروری کمک کنند.
پزشک و متخصص زنان ممکن است از یک یا چند آزمایش برای ارزیابی باروری استفاده کنند:
- آزمایش ادرار یا خون برای بررسی عفونت یا مشکل هورمونی ، از جمله عملکرد تیروئید
- معاینه لگن و معاینه پستان
- نمونه ای از مخاط و بافت دهانه رحم برای تعیین وجود تخمک گذاری
- لاپاراسکوپ برای مشاهده وضعیت اندام ها و جستجوی انسداد ، چسبندگی یا بافت زخم ، داخل شکم قرار می گیرد.
- HSG ، که یک اشعه ایکس است که همراه با یک مایع رنگی وارد شده در لوله های رحمی استفاده می شود و این امر برای تکنسین امکان بررسی انسداد را آسان تر می کند.
- در هیستروسکوپی از یک تلسکوپ کوچک با نور فیبر برای یافتن ناهنجاری های رحم استفاده می شود.
- سونوگرافی برای بررسی رحم و تخمدان ها. ممکن است از طریق واژن یا شکم انجام شود.
- پیگیری تخمک گذاری از طریق آگاهی از باروری به متخصص زنان نیز کمک می کند تا وضعیت باروری شما را ارزیابی کند.
آیا می توان از ناباروری در زنان جلوگیری کرد؟
تغذیه سالم
استفاده از خوراکیهای سالم و بهداشتی نخستین قدم در مسیر افزایش شانس باروری است، چراکه تغذیه مناسب پایه سلامت بدن محسوب میشود.
لازم است در انتخاب مواد غذایی و نوشیدنیها دقت کنید و تا حد امکان از مواد طبیعی استفاده نمایید.
رژیم غذایی باید متنوع باشد و شامل ماهی، مغزها، دانههای گیاهی، میوهها و سبزیجات شود.
کنترل استرس
استرس میتواند روی هورمونهای مرتبط با بارداری اثر منفی بگذارد. تمریناتی مانند یوگا، روشهای تنفسی و فعالیتهای آرامشبخش کمک میکنند استرس کاهش یابد.
زمانبندی روابط جنسی
آگاهی از دوره تخمکگذاری و برقراری رابطه در زمان مناسب نقش مهمی در بالا رفتن احتمال بارداری دارد.
بررسی عفونتها
زن و شوهر باید پیش از انجام آزمایشهای باروری از نظر وجود عفونتهای تناسلی و ادراری (GUIS) بررسی شوند.
در صورت وجود عفونت، ادامه بررسیها ممکن است منجر به انتشار آن به بخشهای بالاتر شود.
بهویژه در افرادی که سابقه سقط دارند، باید بررسی و درمان عفونت انجام شود تا علت اصلی مشخص گردد.
پرهیز از مواد مضر
در 12 هفته نخست بارداری که تقسیم سلولی و تشکیل اندامهای جنین در حال انجام است، مصرف موادی مانند الکل بسیار خطرناک خواهد بود.
حتی مقدار اندک آن میتواند آسیبزا باشد. الکل جزو مواد تراتوژن محسوب میشود و باعث ناهنجاریهای جنینی میگردد.
همچنین دود سیگار و تنباکو حاوی هزاران ترکیب شیمیایی است که امکان انتقال مستقیم به خون جنین را دارند.
درمان ناباروری در زنان
ناباروری در زنان اغلب با یک یا چند روش زیر درمان می شود:
- مصرف هورمون ها برای رفع عدم تعادل هورمون ها ، آندومتریوز یا چرخه کوتاه قاعدگی
- مصرف داروها برای تحریک تخمک گذاری
- استفاده از مکمل ها برای تقویت باروری – مکمل های فروشگاهی را خریداری کنید
- مصرف آنتی بیوتیک برای از بین بردن عفونت
- انجام جراحی جزئی برای از بین بردن انسداد یا اسکار بافت از لوله های رحمی ، رحم یا ناحیه لگن.
یکی از مشکلات شایع عدم باروری موفق در افراد است.
در این جا توصیه های خوبی برای شما دارم.
روش IVF، میکرواینجکشن ICSI، اینداکشن یا تحریک تخمک گذاری و روش IUI انواع راه های ممکن برای درمان ناباروری است.
روش های بالا را به اختصار توضیح می دهم.
درمان ناباروری زنان با ivf
روش IVF را معمولاً برای کسانی استفاده می کنند که دارای لوله های رحمی مسدود شده هستند یا مشکلات تخمدانی نظیر انتومتریوز و نازایی دارند.
در روش IVF ابتدا باید تخمک گذاری منظم شود و دوره های قاعدگی منظم انجام شود برای این کار پزشک با تجویز داروهای مختلف سیکل شما را تنظیم می کند.
حدود روز های 13و 14 دوره که فولیکول بالغ شده بود پزشک با تزریق آمپول HCG سرعت ازاد سازی تخمک را افزایش داده و بعد با استفاده از روش سونوگرافی و از طریق واژن تخمک ها را جمع اوری می کنند.
در این زمان بی حسی انجام می گیرد زیرا ممکن است در حین انجام کار درد ان زیاد شود.
در ازمایشگاه منی مرد را شست و شو داده و در کنار تخمک قرار می دهیم و زمانی که لقاح انجام شد و تخم به وجود امد روز بعد از لقاح پزشک، با لوله استریل و بدون نیاز به بیهوشی جنین را وارد رحم مادر می کنند.
روش پیشرفته تر IVF میکرواینجکشن بوده که در آن هر تخم با یک اسپرم ترکیب می شود و احتمال باروری فرزندان بیش تر افزایش می یابد.
درمان ناباروری زنان با iui
روش دیگر IUI می باشد که در این روش اسپرم ها را از منی مرد گرفته و با استفاده از یک لوله استریل وارد رحم می کنند.
در این روش معنولا زن و مرد سلول های جنسی سالمی دارند اما به دلایل مختلفی نمی توانند ترکیب و لقاح موفقی داشته باشند.
روش IUI به لقاح سرعت بخشیده و تخم بوجود می اورد.
اینداکشن یا تحریک تخمگذاری در مواردی صورت می گیرد که مشکل ناباروری از زنان است و مردان هیچ گونه مشکلی ندارند.
پزشک با تزریق هورمون درمانی کلومفین سیترات، HCG و HMG تخمدان ها را تحریک می کنند تا تخمک بیش تری تولید شود.
جراحی لاپاراسکوپی برای درمان ناباروری در زنان
یکی از روشهای نوین در درمان نازایی، جراحی لاپاراسکوپی است.
این تکنیک علاوه بر تشخیص علت ناباروری، به درمان برخی مشکلات هم کمک میکند.
در این روش، پزشک متخصص زنان با ایجاد ۲ تا ۳ برش کوچک در زیر شکم و استفاده از دوربینهای بسیار ظریف، رحم، تخمدانها و لولههای فالوپ را بررسی میکند تا وجود چسبندگیها، تودهها یا کیستها مشخص شود.
در بعضی موارد، این روش حتی برای کمک به قرارگیری تخمک در لولهها نیز مورد استفاده قرار میگیرد.
در صورتی که مشکلات شدیدتر باشند و دارو مؤثر نباشد، گاهی جراحی باز شکم برای رفع چسبندگیها یا برداشتن کیستها ضروری میشود.
لیزر درمانی در ناباروری زنان
لیزردرمانی هم از روشهای نوظهور در این حوزه است.
تحقیقات نشان دادهاند که لیزر با شدت پایین (LLLT) میتواند با تحریک سلولها، افزایش جریان خون در اندامهای تناسلی و بهبود عملکرد بافتها، شانس باروری را تقویت کند.
این روش بهویژه برای زنانی که با کاهش کیفیت تخمک ناشی از بالا رفتن سن مواجه هستند، مفید است.
به عنوان مثال، در یک مطالعه در ژاپن، زنانی که بارها با روشهای کمک باروری نتیجه نگرفته بودند تحت LLLT قرار گرفتند و حدود ۲۱ درصد از آنها موفق به بارداری شدند.
استفاده از PRP در درمان ناباروری زنان
تزریق پلاسمای غنی از پلاکت (PRP) به رحم روشی تازه برای افزایش ضخامت و بهبود کیفیت آندومتر به شمار میآید.
این روش بهخصوص در زنانی که دیواره رحم آنها نازک است یا چندین بار IVF ناموفق داشتهاند، بسیار کاربردی است.
با انجام این درمان، رشد بافت رحم تقویت شده و شانس لانهگزینی جنین افزایش مییابد.
این کار باید حتماً زیر نظر فوقتخصص ناباروری انجام شود.
استفاده از تخمک یا اسپرم اهدایی برای درمان ناباروری در زنان
در مواقعی که کیفیت اسپرم یا تخمک پایین است و امکان بارداری وجود ندارد، پزشک میتواند استفاده از اسپرم یا تخمک اهدایی را پیشنهاد دهد.
این نمونهها از بانکهای معتبر تهیه میشوند و از نظر ژنتیکی و سلامت کاملاً بررسی شدهاند.
پس از انجام لقاح در آزمایشگاه، جنین به رحم مادر یا زن جایگزین منتقل میشود.
این روش برای زوجهایی مناسب است که ناباروری شدید دارند و سایر روشها برایشان کارساز نبوده است.
رحم جایگزین برای درمان ناباروری در زنان
در شرایطی که رحم توانایی نگهداری جنین را نداشته باشد، از رحم جایگزین یا همان رحم اجارهای استفاده میشود.
در این روش، جنین حاصل از اسپرم و تخمک والدین اصلی در آزمایشگاه تشکیل و سپس در رحم زن داوطلب کاشته میشود.
مواردی مانند نداشتن رحم، بیماریهای رحمی یا سقطهای مکرر از جمله دلایل استفاده از این روش هستند. این کار باید با نظارت کامل پزشکی و همچنین در چارچوب قانونی انجام گیرد.
طب سنتی و درمان گیاهی ناباروری در زنان
در کنار روشهای پزشکی، برخی افراد به درمانهای گیاهی هم روی میآورند.
البته این روشها بسته به علت ناباروری میتوانند متفاوت باشند و حتماً باید با نظر پزشک صورت بگیرند.
در طب سنتی، ترکیباتی مانند زنجبیل، عسل و دارچین یا عسل همراه با سیاهدانه از جمله ترکیباتی هستند که برای تقویت باروری توصیه میشوند.
این روشها میتوانند در کنار درمانهای نوین نقش حمایتی داشته باشند.
درمان های خانگی ناباروری در زنان

در حالی که بسیاری از زنان، مردان و زوج ها در مورد اینکه چگونه می توانند باروری خود را بهبود بخشند می پرسند، پاسخ آسانی وجود ندارد.
با این وجود، انتخابهای سبک زندگی و رفتاری وجود دارد که میتواند باروری را مختل کند، یعنی مصرف دخانیات، شاخص توده بدنی ناسالم (BMI) و سوء مصرف الکل و مواد مخدر می تواند باروری را کاهش دهد.
اگر زن یا زوج هیچ فاکتور خطر ناباروری نداشته باشند، می توانند با تنظیم زمان مقاربت با کیت پیش بینی تخمک گذاری بدون نسخه، توانایی خود را برای بارداری بهینه کنند.
با داشتن رابطه یک روز قبل، در روز و یک روز پس از تشخیص افزایش هورمون مثبت توسط کیت، زوجین شانس بارداری را به حداکثر میرسانند.
هنگامی که کیت مثبت شد، تخمک گذاری در عرض 24 تا 36 ساعت اتفاق می افتد.
سوالات متداول
بهترین راه برای افزایش باروری در زنان چیست؟
برای افزایش باروری در خانم ها بهتر است که موارد زیر را در طول دوران زندگی رعایت نمایید که این موارد عبارتند از:
- مصرف بیش از حد تنباکو
- داشتن شاخص توده بدنی ناسالم (BMI)، خیلی بالا یا خیلی پایین
- خطر ابتلا به عفونت های مقاربتی که می تواند منجر به انسداد لوله شود
- انتظار بیش از حد برای تلاش برای لقاح
چه زمانی باید با متخصص زنان خود تماس بگیرم؟
در صورت مشاهده علائم زیر مهم است که با ارائه دهنده خدمات بهداشتی خود تماس بگیرید:
- خونریزی غیرطبیعی
- درد شکم
- تب
- ترشح غیرمعمول
- درد یا ناراحتی در حین مقاربت
- درد یا خارش در ناحیه واژن
چه تغییراتی در رژیم غذایی برای کمک به بهبود باروری پیشنهاد می کنید؟
رژیم غذایی سالم، سبک زندگی و شاخص توده بدنی (BMI) برای بهینه سازی باروری در مردان و زنان حیاتی است.
در حالی که توافق قطعی وجود ندارد، رژیم غذایی مدیترانه ای ممکن است مزایای باروری برای مردان و زنان داشته باشد.
BMI بر تولید مثل در هر دو جنس تأثیر دارد.
برای زنان، BMI بسیار پایین و بسیار بالا می تواند تخمک گذاری و در نتیجه باروری را مختل کند.
در مردان با BMI بالا، تولید اسپرم می تواند به دلیل عدم تعادل هورمونی مختل شود.
بنابراین، انتخاب های سالم در سبک زندگی و رژیم غذایی می تواند استرس را کاهش دهد و باروری را بهبود بخشد.



7 دیدگاه ها